COVID-19 팬데믹 상황에서 조현병 환자 가족의 돌봄 경험: 거리두기로 깊어진 단절감
Family Members’ Caring Experiences of Schizophrenia Patients During the COVID-19 Pandemic: Deepened Disconnection Due to Distancing
Article information
Trans Abstract
Purpose
The purpose of this study was to explore family members’ caring experiences of schizophrenia patients during COVID-19 pandemic.
Methods
Seventeen family caregivers participated in this study. Focus group and individual interviews were conducted from February to March 2022. Content analysis was applied for the data analysis.
Results
Three categories were derived. First, healthcare aspects with three subcategories: increased difficulties in hospitalization process, complete separation of mental health inpatient, and difficulties in implementing quarantine guidelines. Second, rehabilitation aspects with three subcategories: broken daily lives, pity for lost recovery chance, a ruled out life, and nothing different from the pre-pandemic period. Finally, familial aspects with three subcategories: necessity of reorganizing medical system, necessity of national-led care system, and necessity of face-to-face programs.
Conclusion
Family members’ of schizophrenia patients had various challenges during the COVID-19 pandemic. This study provides evidence for mental health professionals to expand their perspectives of families of schizophrenia during possible infectious disease disasters in the future.
서 론
1. 연구의 필요성
2020년 3월 세계보건기구(World Health Organization, WHO)가 COVID-19 (Coronavirus disease-2019) 팬데믹을 선언한 이후[1], COVID-19는 전 세계적으로 사회, 경제, 문화를 포함한 삶 전반에 막대한 영향을 미쳤다. WHO는 2022년 4월 14일, COVID-19 팬데믹의 부정적인 영향은 여전히 지속적으로 위험을 초래하고 있고, 국제적인 협조적 대응이 필요하기에 국제적 공중보건 비상상태를 유지하기로 밝혔다[2]. 국내에서는 2020년 1월에 첫 확진자가 발생한 이후 2022년 5월 현재까지 누적 확진자가 1,761만명을 넘어서고 있다[3]. COVID-19 감염 확산이 장기화되면서 많은 사람들이 변화된 일상, 경제적 타격과 불안감, 우울감을 경험하였고 이에 정부는 보건복지부 산하 국가트라우마센터를 중심으로 재난정신건강과 관련하여 다양한 프로그램을 개발 및 제공하고 ‘통합심리지원단’을 구성하여 확진자, 자가 격리자, 일반인 등을 대상으로 적극적인 심리방역을 수행하며 노력을 기울여 왔다[4]. 그러나 심리적으로 더 취약한 정신질환자와 그들을 돌보는 가족에 대한 관심과 그들의 특성을 고려한 방역 대책은 매우 부족한 실정이다.
국내의 첫 COVID-19 집단 감염은 정신과 병원에서 시작되었고, 첫 사망자는 조현병 환자였다[5]. COVID-19 팬데믹 관련 조현병 환자에 대한 정보로는 인지적 손상, 위험에 대한 낮은 인식 등으로 인한 감염 가능성 증가, 스트레스 증가, 사회적 거리두기 강화로 인한 사회적 고립과 그 결과로 인한 정신건강의 악화, 외래 통원 및 입원 치료 유지의 어려움 등이 보고되었다[6,7]. 또한 조현병, 양극성장애를 포함하는 중증정신질환자의 COVID-19로 인한 사망률은 정신질환이 없는 사람에 비해 2배 높았다[8]. 이와 같이 조현병 환자는 COVID-19 팬데믹 상황에서 매우 취약함을 보이고 있는데, 이러한 점은 환자의 주돌봄제공자인 가족들의 돌봄 경험에 직접적인 영향을 줄 것으로 예측된다.
선행연구에 따르면 COVID-19 팬데믹 상황에서 조현병 환자의 가족은 환자 돌봄에 대한 부담이 증가하였고[9], 심리적 부담과 경제적 어려움을 경험하였는데[10], 이와 같은 보호자의 높은 부담은 그들의 불안, 우울 및 삶의 질 저하 등으로 이어졌다[11]. 따라서 주 돌봄제공자인 가족들을 돕기 위한 정책제안 및 대책마련이 시급하며, 그에 앞서 현 상황에서의 그들의 경험에 대한 깊이 있는 이해가 선행되어야 한다.
특히 국내 조현병 환자의 가족은 다른 국가의 가족에 비해 돌봄 부담이 가중되었을 것으로 예상된다. 서양의 경우 개인주의적 관점과 더불어 성인의 건강과 행위에는 개인적 책임이 있으며 그 상태가 사회적 위해를 야기하면 이를 가족이 아닌 국가가 개입해야 한다는 국가적 관념이 자리잡고 있어 우리나라와는 차이가 있다[12]. 즉, 정신과적 질환에 대한 가족 책임의 개념이 서양보다 동양에서 더욱 강조되고 있으며, 국내에서는 아직까지 정신질환자의 돌봄 책임을 보호의무자인 가족에게 지우고 있는 실정이기에 장기화되고 있는 COVID-19 팬데믹 상황이 조현병 환자 가족의 돌봄 경험에 어떠한 영향을 미치게 되었는지 확인해 볼 필요가 있다. 그 결과는 곧 가족들의 삶의 질 향상뿐만 아니라 그들이 돌보는 조현병 환자의 돌봄의 질 또한 향상시키는 데에 기여할 것으로 생각된다.
현재까지 국외에서 COVID-19 팬데믹 상황에서의 중증정신질환자 가족에 대한 연구는 그들의 피로와 삶의 질, 돌봄 어려움을 조사한 양적연구가 있으나 매우 초기 단계이며[9,13], 특히 가족들의 전반적인 경험을 깊이 있게 탐색하는 질적연구는 더욱 부족하다[10]. 나아가 국내에서는 아직까지 COVID-19 팬데믹 상황에서 조현병 환자 가족의 돌봄 경험에 대한 연구는 진행된 바가 없다. 장기간 지속되고 있는 COVID-19 팬데믹 상황에서 국내의 실정을 반영한 조현병 환자 가족들의 돌봄 경험을 이해하는 것은 환자와 가족들의 특성을 고려한 정신 간호 제공에 근거 자료로서 필수적이다.
따라서 본 연구는 조현병 환자 가족의 COVID-19 팬데믹 상황에서의 돌봄 경험에 대한 심층적인 탐색을 하고, 그 결과를 지식, 새로운 통찰력, 사실의 표현 및 중재에 대한 실용적인 가이드를 제공하기에 적합한 내용분석방법[14]으로 분석하여 감염병 재난 상황에서의 재난취약계층인 조현병 환자와 그들의 가족에 대한 이해를 증진하고자 하였다. 이는 추후 COVID-19 팬데믹을 넘어 다시금 도래할 수 있는 다양한 감염 재난 상황에서의 조현병 환자 및 가족을 돕는 중재 계획과 정책 제안에 근거 기반으로서 활용될 수 있을 것이다.
2. 연구목적
본 연구의 목적은 COVID-19 팬데믹 상황에서 조현병 환자 가족의 돌봄 경험을 심층적으로 이해하고자 하는 것이며, 구체적 연구 질문은 ‘COVID-19 팬데믹 상황에서 조현병 환자 가족의 돌봄 경험은 어떠한가?’이다.
연구방법
1. 연구설계
본 연구는 COVID-19 팬데믹 상황에 조현병 환자 가족의 돌봄 경험을 탐색하고자 포커스 그룹 면담을 시행하고, 그 내용을 Elo와 Kyngäs [14]가 제시한 내용분석방법으로 분석한 질적 서술적 연구이다.
2. 연구참여자
연구참여자는 COVID-19 팬데믹 상황에 조현병 환자의 주 돌봄제공자 역할을 수행한 가족이다. 포커스 그룹 면담 참여자 간에 근본적으로 유사하다고 인식할 때 활발한 토론과 심층적 자료를 얻을 수 있고[15], 연구목적에 따른 내용의 맥락을 재구성하기 위해서는 참여자들 간에 서로 아는 사람들이 모이는 것이 바람직하다는 내용[16]에 따라 각 그룹을 지역별로 안배하여 진행하였다. 구체적인 연구참여자의 선정기준은 다음과 같다.
• 가족 중 조현병 스펙트럼 장애 환자가 있으며, 그 환자인 가족과 함께 거주하며 직접 돌보는 주 돌봄제공자
• 연구의 목적과 방법을 이해하고 자발적으로 연구참여에 동의한 자
• 의사소통이 원활한 만 19세 이상의 성인
3. 자료수집
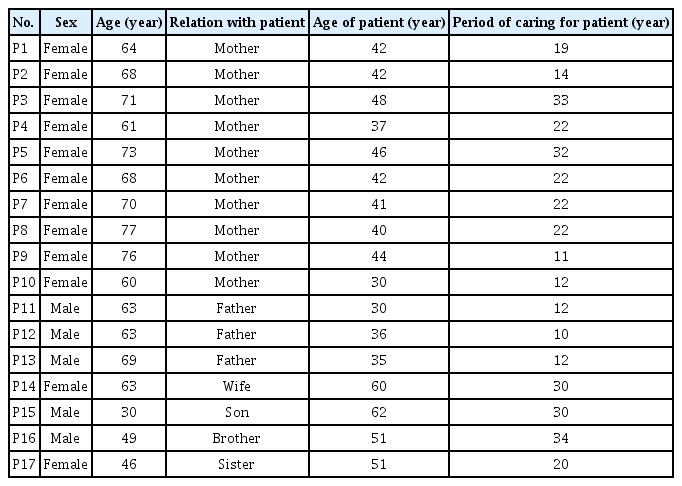
본 연구의 자료수집은 포커스 그룹면담과 심층 개별면담을 통해 2022년 2월부터 3월까지 진행되었다. 일개의 정신재활시설 가족 자조그룹, 한국조현병회복협회와 대한정신장애인가족협회를 통해 구성된 3개의 포커스 그룹을 대상으로 각1회씩, 총3회의 면담을 진행하였고, 익명성 보장을 위해 개별면담을 원하는 참여자들은 심층 개별면담으로 진행하였다. 연구참여자는 총 17명으로 포커스 그룹 면담은 A그룹 4명, B그룹 5명, C그룹 4명으로 구성되어 총 13명, 심층 개별면담은 총 4명을 대상으로 진행되었다(Table 1). 모든 인터뷰는 COVID-19 감염 가능성을 예방하고자 온라인 화상 인터뷰를 통해 진행하였다. 인터뷰에 앞서 참여자들의 화상회의 프로그램 활용 능력을 확인하여 인터뷰 참여 가능 여부를 확인하였으며, 본 연구의 모든 참여자가 화상회의 프로그램 경험이 풍부하고 익숙한 편이었다. 또한 인터뷰에서 활용될 질문 및 연구 주제를 안내하여 미리 개인의 생각을 정리하고 참여하도록 하였다. 포커스 그룹면담 및 심층 개별면담에 소요된 시간은 60분에서 90분으로 평균 80분이었다. 면담은 참여자 동의 후에 모두 녹화하였고 녹화된 내용은 즉시 연구자가 직접 필사하였다. 연구의 주요 질문은 ‘COVID-19 팬데믹 상황에 조현병 환자 가족의 돌봄 경험은 어떠하였습니까?’였으며 구체적인 추가 질문은 Table 2에 기술하였다.
4. 자료분석
연구자료는 Elo와 Kyngäs [14]가 제시한 귀납적 내용분석 방법으로 분석하였다. 구체적인 분석방법은 다음과 같다. 첫째, 필사된 참여자들의 모든 진술 내용을 반복적으로 읽으며 의미 있는 주요 진술문을 도출하였다. 둘째, 확인된 주요 진술문을 다시 읽으면서 그 의미의 적절한 표제가 될 수 있는 개념이나 문구를 기록하는 개방코딩을 시행하였다. 셋째, 개방코딩 목록을 반복하여 읽으면서 의미의 유사성에 따라 분류하고 적합한 명칭을 부여하여 하위범주(sub-category)를 도출하였다. 넷째, 분류한 하위범주(sub-category)는 다시 그 의미의 유사성과 차이점에 따라 통합한 후 적합한 명칭을 부여하여 상위범주(category)를 추출하였다. 이와 같은 과정을 연구자 2인이 먼저 개별적으로 분석한 후, 여러 차례의 검토와 논의를 통해 최종적으로 합의된 연구결과를 정리하였다.
5. 연구의 엄격성
본 연구는 Guba와 Lincoln [17]의 기준에 따라 연구의 엄격성을 확보하였다. 첫째, 사실적 가치를 확보하고자 모든 면담 내용을 녹음하여 자료가 누락되지 않도록 하였다. 또한, 면담 수행 시 적극적으로 경청하고 연구참여자들과 신뢰 관계를 형성하여 조현병 환자의 가족들이 자신들의 돌봄 경험을 충분히 자유로운 분위기 속에서 이야기할 수 있도록 노력하였다. 더불어 면담 내용을 분석하는 과정에서 참여자에게 도출된 코드와 범주가 본인의 경험과 일치하는지를 확인하는 과정을 거쳤다. 둘째, 중립성을 확보하기 위해 연구자의 개인적인 판단과 편견이 면담 및 결과 기술에 영향을 미치지 않도록 지속적인 연구회의를 통해 연구자 간의 논의와 합의 과정을 거쳤다. 셋째, 일관성을 높이고자 연구자가 직접 녹음된 내용을 모두 필사하였으며, 결과 분석 시 Elo와 Kyngäs의 내용분석방법을 엄격하게 준수하고, 그 내용을 자세히 기록하였다. 넷째, 적용성을 높이기 위해서 면담 시 더 이상 새로운 내용이 나오지 않는 포화시점까지 자료를 수집하였고 이를 풍부하게 기술하였으며, 참여자들의 일반적 특성 조사내용을 바탕으로 구체적으로 기술하고자 하였다.
6. 윤리적 고려
본 연구는 J대학교 생명윤리심의위원회의 승인을 받은 후 연구를 수행하였다(IRB No. JBNU 2022-01-014-001). 연구 시작 전 참여자들에게 연구목적, 방법, 내용과 면담 내용이 녹음되는 것을 설명하였고 서면동의를 한 후 연구자에게 우편으로 보내도록 하여 동의 여부를 최종 확인 후 연구를 진행하였다. 연구 도중 언제든지 참여 철회가 가능하며 그에 따른 불이익이 없음을 설명하였다. 수집된 자료는 익명성을 준수하고 연구목적 이외에 사용하지 않을 것과 법적으로 정해진 일정기간이 지나면 폐기될 것임을 설명하였다. 참여자는 연구가 종료된 이후 소정의 상품권을 지급받았다.
7. 연구자 준비
본 연구자들은 다년간 정신건강의학과 간호사로서 근무 경험이 있고, 다수의 조현병 관련 연구를 시행하여 환자와 그들의 주 돌봄제공자인 가족에 대한 이해가 풍부하다. 또한 다수의 질적연구결과를 학회지에 게재한 경험이 있으며, 지속적으로 질적연구학회에서 주관하는 세미나에 참석하였고, 자체적으로 질적연구 스터디와 연구회의를 운영하며, 질적연구자로서의 자질 향상을 위한 노력과 성찰을 해 오고 있다.
연구결과
1. 참여자의 일반적 특성
본 연구의 참여자는 총 17명으로 12명의 여성과 5명의 남성으로 구성되었다. 평균연령은 63.0세(30~77세)였으며, 참여자의 가족인 조현병 환자의 평균연령은 43.3세(30~62세)였다. 참여자의 조현병 환자 돌봄 기간은 평균 21년이었으며(10~34년), 조현병 환자와의 관계는 어머니 10명, 아버지 3명, 부인 1명, 자녀 1명, 형제자매 2명으로 구성되었다(Table 1).
2. 내용분석 결과
COVID-19 팬데믹 상황에서 조현병 환자 가족의 돌봄 경험은 3개의 큰 범주로 나타났다. 그 하위 범주로는 의료서비스 측면에서 ‘더 어려워진 입원과정’, ‘완전히 분리된 정신병동’, ‘신규 방역지침 이행의 어려움’이었고, 재활 및 사회복귀 측면에서는 ‘무너진 일상’, ‘빼앗긴 회복에 대한 안타까움’, ‘COVID-19 전과 후가 다를 게 없는 배제된 삶’이었으며, 마지막으로 가족의 요구 측면인 ‘의료시스템 재정비’, ‘국가 주도의 돌봄 체계’, ‘대면 방식의 프로그램 유지’로 도출되었다(Table 3).
1) 의료서비스 측면
(1) 더 어려워진 입원과정
조현병 환자가 자 ․ 타해 위험성이 높아 당장 응급 입원이 필요한 상황임에도 협조가 되지 않는 환자를 이끌고 COVID-19 검사를 받아와야 하는 것은 전적으로 보호자의 몫이었고, 자체적 검사가 가능한 병원의 경우에도 음성 확인 시까지 하루를 꼬박 응급실에서 환자와 대기해야만 했으며, 더욱이 환자가 양성으로 확진이 되면 입원 자체가 거부되었다. COVID-19 PCR 검사, 1인실 사용 및 대기 비용 등 추가의 의료비용까지 더해져 가족의 신체적, 경제적 부담은 더해갔다.
작년만해도 밤에 응급실로 가면 코로나 검사 8만원씩 받고도 이튿날까지 기다려야 하니 하루 밤을 꼬박 응급실에서 데리고 있어야 하는 거에요. 입원해서도 1인실에 3일을 두니까 병원비가 엄청 나오더라고요.(참여자 3)
(2) 완전히 분리된 정신병동
감염에 취약한 만성 환자가 입원하는 정신병원들은 COVID-19 감염 위험성 차단을 위해 면회 및 외출을 전면 금지시켰다. 또한 퇴원 후 재입원의 어려움을 공지하여 가족들이 퇴원을 쉽게 결정할 수 없게 한 병원도 있었다. 2년이 넘는 COVID-19 팬데믹 기간 동안 가족들은 병동 안에 분리되어 있는 환자와 얼굴 한번 보기 어려웠고 전화통화에만 의지한 채 애태우고 있었다.
코로나 처음 시작된 그때부터 지금까지 계속 입원 되어 있어요. 직접적으로 얼굴을 볼 수 없으니까 불안하고… 전에는 입원했다가 괜찮아지면 퇴원하고 그랬는데, 코로나 후로는 퇴원하면 위험해서 재입원이 안 된대요 코로나가 병원에 유입될 수 있다고. 완전히 감옥 아닌 감옥처럼 감금 생활하고 있는 거에요.(참여자 12)
한편, 본 연구의 면담은 20대 대통령 선거를 앞둔 시점에 진행되었고, 국가적으로 COVID-19 확진자도 시간대를 달리하여 투표가 가능하도록 하였다. 그러나 폐쇄 병동에 입원 중인 조현병 환자들은 비확진임에도 투표를 할 수 없는 경우가 대다수로 그 동안은 투표 시마다 외출 절차를 밟아서 투표에 참여하게 했다는 한 참여자는 기본권조차 행사할 수 없는 현 상황에 대한 착잡한 심경도 내비쳤다.
투표만 해도 그게 시민으로서의 권리인데 어떻게 보면 투표를 못 하는 분들은 극단적으로 말하면 우리 사회에서 배제된 사람들이라 생각하거든요. 그런데 폐쇄 병동에 계셔서 투표를 못 하시니까 그런 게 단적으로 정신장애분들을 사회가 대하는 방식이 아닌가 하는 생각도 들었어요. 착잡했던 것 같아요.(참여자 7)
(3) 신규 방역지침 이행의 어려움
조현병 환자는 병의 증상인 현실에 대한 인지 저하와 상황에 대한 의심 등의 이유로 시시각각 변하는 정부의 방역 지침을 독립적으로 이행하기 어려웠다. 따라서 그들을 돌보는 가족은 늘 노심초사하며 일 거수 일 투족을 도와야 했고, 때로는 강권하며 어렵사리 방역 지침을 지켜 나가고 있었다.
코로나 걸렸다고 설명을 해도 ‘내가 무슨 코로나냐, 그냥 감기다’ 라면서 밖에 나가려고 하니까 행동이 예측이 안되는 거예요. 어린아이보다 더 관리가 안된다고 할까? 마스크 착용도 답답하다고 안 하려고 해요. 그래도 쓰라고 하면 마스크 하나가 새까맣게 변할 때까지 써요. 인지가 잘 안되어서 그래요.(참여자 5)
2) 재활 및 사회복귀 측면
(1) 무너진 일상
조현병 환자가 정신재활시설 또는 보호작업장에서 재활 프로그램에 참여하는 시간은 환자 자신의 일상을 구성하는 데에 중요할 뿐만 아니라 가족에게 돌봄제공자로서가 아닌 자신만의 일상을 영위할 수 있는 여유를 제공한다. 그러나 COVID-19 팬데믹으로 지역 정신건강증진시설의 역할이 중단 또는 축소되었고, 결과적으로 조현병 환자와 가족 양측 모두의 일상의 패턴을 변화시켰으며, 대부분이 부정적인 생활 양식을 보이고 있었다.
조현병 환자들은 사회성이 부족한 경우가 많아요. 하루 종일 집에서 잠만 자요. 그걸 보는 부모 마음이 어떻겠습니까? 굉장한 스트레스 에요 말로 다 표현 못 하는. 아들이 갈 곳이 없으니까 저도 굉장히 불안했고 힘들었어요.(참여자 1)
아이가 거기(정신재활시설) 가 있는 동안은 숨을 좀 쉴 수 있었어요. 그 때 나도 친구도 만나고 성당도 가고 차라도 한잔 마실 시간이 되는데 벌써 2 년째 아이가 집에만 있으니 성당도 못 가고 운동도 못 나가요. 올 스톱된 거에요. 숨통이 막혀요.(참여자 4)
(2) 빼앗긴 회복에 대한 안타까움
사회적 거리두기로 인해 정신건강복지센터 및 정신재활시설에 나갈 수 없게 된 조현병 환자는 증상이 악화되어 재입원을 하기도 하였고, 환기를 할 수 있는 외출 자체가 어렵고 타인과의 상호작용이 줄면서 무력감, 우울감이 심화되었다.
20년 이상 OO(정신재활시설)에 가면서 많이 좋아졌는데, 코로나 때문에 차단돼서 집에서 우울해하고, 막 헛소리도 하고 코로나 이후 입원을 세번이나 했어요. 거기 가는 것 자체가 행복인데, 조금 갈 만하면 차단되고, 좀 오라 했다가 또 확산되면 쉬고…(참여자 17)
가족들 또한 환자 곁에서 그들을 걱정하고 안타까워했으며, 가족 자조모임 등의 소통의 창구가 없어지면서 고민은 더욱 깊어 졌고 결과적으로 체중감소, 두통, 불면 등의 신체적 증상까지 나타났다.
대면 활동이 제한을 받다 보니까 가족을 돌보는 보호자들끼리 한 달에 한번씩은 모여서 소통도 하고 정보도 들었는데, 그게 어려워졌죠. 정보를 이메일이나 문자로 받아서 한 단계를 더 거치다 보니 정보가 늦어진다고 봐야겠죠. 꽉 막힌 의사소통의 단절을 느껴요. 아픈 가족을 돌보는 부모들의 마음은 다 말로 표현할 수 없는 심정들이 있는데 고충도 서로 나눌 수 있는 소통의 광장이 없어져서 답답하고 그래요.(참여자 10)
(3) COVID-19 전과 후가 다를 게 없는 배제된 삶
전 국민이 사회적 거리두기로 달라진 일상에 힘들어 하고 있을 때, 오래전부터 환자의 병적 증상으로 인해, 때로는 따가운 시선 때문에 바깥 외출을 하지 않고 살아왔던 가족들은 일상에 대한 변화 보다 이미 제한적인 자신들의 삶에 대한 냉소적 반응과 함께 심리적 억눌림까지 드러냈다. 그들이 그동안 겪어온 삶은 COVID-19 팬데믹 이후와 큰 차이가 없을 정도로 사회에서 격리되고, 배제되었던 것이다.
코로나 이전과 이후의 차이요? 별로 없어요. 이미 코로나처럼 살고 있었어요. 경제적인 것도 환경적인 것도 정신장애인들은 이미 코로나와 같은 제한적인 삶을 살고 있었어요. 격리상태, 자가격리 상태였어요. 나라에서 하라고 해서 하는게 아니라 병 자체가 자가격리라고요. 안 나가니까 코로나 걸릴 염려도 없죠. 현실적으로 코로나? 코로나가 뭐 어때서? 그 전에도 코로나랑 다름없었는데.(참여자 6)
3) 가족의 요구 측면
(1) 의료시스템 재정비
정신과적 응급 상황 시 입원이 가능한 정신의료기관을 찾기 위해 일일이 전화를 돌려야 하는 현 시스템의 재정비는 COVID-19 팬데믹 상황에 입원이 필요한 조현병 환자의 가족들에게 가장 긴급한 요구였고, 장기 입원 경향, 외출 및 면회에 대한 개선 등에 대한 목소리도 이어졌다. 무엇보다 이러한 개선을 위해서는 정부와 사회의 관심이 선행되어야 하므로 정신질환에 대한 인식 개선이 필수적임을 주장하였다.
입원할 때, 신체질환 같은 경우 전산망이 있어서 바로 어레인지(arrange)가 가능한데 정신 쪽은 전산망이 따로 없고 아직도 아날로그 방식으로 전화를 돌려야 하더라고요. 관심이 떨어지다 보니 그런 것 같아요. 이런 게 일종의 신체질환에 비해 정신질환이 받는 차별이라 생각합니다.(참여자 16)
정부나 보건 당국이 이분들을 우선 순위에 두고 있다면 어떻게든 방법을 찾아내겠지만 우선 순위에 없기 때문에 방법을 찾지 않는 것이라는 생각이 들어요.(참여자 8)
(2) 국가 주도의 돌봄 체계
본 연구의 참여자 대다수가 60대 이상의 고령이었다. 참여자 2는 “저는 제 모든 삶을 접어두고 자녀 하나만을 보고 몸부림 치면서 이날까지 살았어요.”라고 하였으며 평생을 사력을 다해 온몸으로 조현병 환자를 돌보아 온 고령의 가족들은 자신들이 언제까지 버틸 수 있을까 하는 걱정과 함께 ‘중증정신질환 국가 책임제’에 대한 요구를 거듭 피력하였다.
가족 모임을 갔는데 눈물이 났어요. 가족 분들 중 젊은 분이 60대였고 80대도 있었어요. 대부분이 경제적으로 어려운 분들이었어요. 그런 분들이 끝까지 가족을 끌어안고 계신 걸 보면서 눈물이 나더라고요. 제가 40대 후반인데, 가장 젊은 축이었어요. 이런 가족들이 언제까지 버틸 수 있을까요? 서구처럼 공공이 나서야 하고, 코로나 상황에서는 더욱 그렇다고 봐요.(참여자 16)
(3) 대면 방식의 프로그램 유지
조현병 환자를 위한 재활 프로그램 및 보호작업장의 중요한 역할 중 하나는 조현병 환자의 사회성 및 대인관계 증진이다. 따라서 가족들은 COVID-19로 인한 사회적 거리두기가 중요함에도 불구하고, 소수 인원의 교대 방식과 같은 탄력적 운영, 또는 국가 지원의 근로지원인 도움 등의 활용을 통해서 대면 활동의 유지 및 증진의 필요성을 강력하게 주장하였다.
정신질환자의 경우 규칙적인 생활과 사회적 관계를 해야 하는데 정신장애인의 특성을 고려하지 않은 거죠. 예를 들면 재활 시설에 열명이 있다 그럼 다섯 명씩 교대로 나오게 할 수도 있거든요. 그런데 아예 못 나오게 막아버렸어요. 그런 세심한 고려가 필요한데, 향후에 똑같은 상황이 되면 이런 부분을 고려해주면 좋겠어요. 일괄적으로 통제할 게 아니라 일부라도 대면할 수 있도록 한다든가, 사회적 관계를 지속할 수 있게 하는 정책이 필요할 것 같아요.(참여자 12)
논 의
본 연구결과를 통해 COVID-19 팬데믹 상황에서 조현병 환자 가족들이 주 돌봄제공자로서 경험하고 있는 어려움과 그들의 요구에 대해 확인할 수 있었다. 나아가 조현병 환자의 증상별 단계에 따른 가족들의 경험에 차이가 나타났기에 연구결과의 하위 범주들을 조현병 환자의 증상 별 즉, 증상활성화 단계, 잔류증상 단계, 사회복귀 단계로 재분류하였다(Table 4). 그 결과를 토대로 다음과 같이 논의하고자 한다.

Family Members' Caring Experiences of Schizophrenia Patients during COVID-19 Pandemic: Deepened Disconnection due to Distancing
첫 번째 주제인 ‘의료서비스 측면’에서 조현병 환자 가족들은 COVID-19 팬데믹 상황으로 야기된 다양한 어려움에 직면하였다. 병원 입원 시 정신과적 입원 목적 이전에 COVID-19 선별이 우선시됨에 따라 정신과적 응급상황에서도 빠른 입원이 어려웠으며 COVID-19 검사 및 입원 대기로 인한 의료비용 부담이 늘어났다. 조현병 환자의 장기간 지속되는 치료는 환자 가족에게 경제적 압박을 야기하는데[18] 이러한 경제적 부담이 신종감염병으로 인해 더욱 증가하였음을 본 연구를 통해 알 수 있다. 병원 입원 후에도 COVID-19 감염 전파를 예방하기 위해 조현병 환자의 외출과 면회가 제한되었고 이는 가족들의 심리적 부담으로 이어졌다. 가족과의 제한된 접촉은 환자와 가족의 불안을 증가시키고 이는 조현병 환자의 치료과정에 중요한 예후 요인이기에[19] 감염 재난 상황에서도 가족들과 조현병 환자가 지속적으로 소통할 수 있는 창구를 마련해야 할 것이다. 선행연구에서 COVID-19 팬데믹 상황에서 정신과 입원 병동 내 제한된 가족 면회를 위해 원격 장치를 통한 의사소통을 권장하고 있는데[20,21], 환자의 정신과적 상태와 병동 내 상황에 맞춘 원격시스템의 활용을 적극 고려하여 환자와 가족의 소통의 기회를 증진시킬 필요가 있다. 또한 COVID-19에 대해 수시로 변경되는 정부 지침은 인지 저하 및 정신병적 증상에 영향을 받는 조현병 환자의 경우 독립적으로 이행하기에 어려움이 있었다. 지침에 대한 방어적이고 예측 불가능한 태도는 가족들의 돌봄 어려움을 더욱 가중시켰다. 일반인에 비해 조현병 환자에서 COVID-19와 관련된 지식의 정도가 보다 낮은 경향이 있고, 정보를 통합하고 이해하는 능력이 저하되기에[5], 정신건강증진시설에서는 COVID-19에 대한 올바른 정보와 교육을 그들의 눈높이에 맞춰 구성하여 제공하여야 할 것이다. 한편, 대통령 선거 시기에 진행된 본 연구에서는 정신과 입원 환자가 기본권조차 행사할 수 없는 상황을 경험한 가족들의 아쉬움을 확인할 수 있었다. COVID-19 감염 전파 가능성을 염려한 예방적 조치는 필요하지만, 국민 누구에게나 부여되는 기본 권리인 선거권 행사는 조현병 환자의 사회적 참여 활동의 하나가 될 수 있다[22]. 따라서 정신보건의료인들이 조현병 환자의 사회적 권리 행사에 대한 중요성을 인식하고, 거소투표 활용 등 그들의 사회적 참여를 적극 격려할 수 있어야 한다.
두 번째 주제인 ‘재활 및 사회복귀 측면’에서 일부 조현병 환자와 가족들은 COVID-19 팬데믹으로 변화된 일상으로 인해 부정적인 생활 패턴을 경험하였다. 사회적 거리두기의 일환으로 정신재활시설의 운영이 중단되거나 축소되어 조현병 환자들의 사회활동과 대인관계가 감소하였고 그로 인해 무력감, 우울감이 나타났다. 나아가 일부에서는 증상이 악화되어 재입원을 하게 되며 가족들의 걱정과 안타까움이 늘어갔다. 감염 예방적 차원의 격리는 중증정신질환자에게 불안, 두려움, 불확실성을 야기하여 관련된 스트레스를 증가시킬 뿐만 아니라 기존의 정신질환을 악화시킬 수 있고[23,24] 사회적 거리두기 전략이 조현병 환자를 포함한 취약계층 진단에서의 고립과 외로움의 위험성을 증가시킬 수 있기에 이를 예방할 수 있는 실효성 있는 사회적 지지 시스템이 활성화되어야 한다[25]. 또한 환자의 제한된 사회활동은 가족들의 일상생활 유지에 제약이 되었고, 가족 자조 모임과 같은 소통의 창구가 제한되며 가족들은 환기의 기회가 줄어들었으며, 이와 같은 상황은 체중 감소, 두통, 불면 등의 신체적 증상으로 이어졌다. 가족 자조 모임은 비슷한 경험을 갖고 있는 가족들이 서로 정보와 조언을 나누며 수용하고 공감 받는 경험 등의 장점이 있기에[26] 감염 재난 상황 속에서도 가족들이 접근할 수 있는 자조 모임 체계를 구축하여 지속해야 할 것이다. 또한, 정신재활시설 및 직업재활 등은 조현병 환자의 사회적 활동에 필수적이며 가족의 돌봄 부담을 완화시켜 주기에, COVID-19 팬데믹 상황에서도 조현병 환자들이 지속적으로 참여할 수 있는 대면 활동 프로그램을 계획하여 조현병 환자 가족의 가중된 돌봄 어려움을 해소시켜야 할 것이다. Kim 등[27]은 국내 정신건강복지센터에서 조현병 환자들을 대상으로 인지행동치료 기반 사례관리를 위해 스마트폰 앱을 활용하여 그 장점을 확인하였는데, 이러한 비대면 기술을 통한 다양한 정신보건 서비스를 개발하여 감염 재난 시에도 조현병 환자와 가족들의 지속적인 건강관리가 유지되어야 한다. 반면 일부 가족들은 COVID-19 팬데믹 이전의 삶을 이후와 다름없는 ‘격리 상태’였다고 하였다. 이들은 이미 장기간 환자의 정신병적 증상을 경험하며 그에 대한 부정적인 사회적 인식으로 위축된 채살아왔고, 병에 대한 이해와 지지의 부족을 느끼며 이는 사회적 고립으로 이어졌다[28]. 국내에서는 외국과 달리 정신질환자에 대한 가족 돌봄 부담이 더욱 가중되어 있고, 조현병 환자가 가족과 거주하는 경우가 많은 반면 사회복지 체계는 매우 취약하기에 가족의 역할이 더욱 중요하나 이를 고려한 체계화된 가족 중재는 부족한 실정으로 이들을 돕기 위한 중재법이 개발되어야 할 것이다.
세 번째 주제는 ‘가족의 요구 측면’으로 도출되었다. 조현병 환자 가족들은 입원을 필요로 하는 정신과적 응급 상황에서 입원 가능한 정신의료기관을 찾기 위해 전화를 해야 하는 현 시스템의 개선을 요구하였다. 나아가 장기 입원 경향이나 외출 및 면회에 대한 개선이 필요함을 이야기하였고, 이를 위해서는 정부와 사회의 관심을 통한 전반적인 정신질환에 대한 인식 변화의 필요성을 이야기하였다. 정신보건법의 제정 후 지역사회 내에서 정신질환자들의 재활을 돕고자 하는 노력이 시작되었음에도 국내 정신질환자의 장기 입원은 지속되고 있는 문제이다[29]. 또한 COVID-19 팬데믹 상황에서 일부 정신의료기관의 열악한 치료 환경이 여실히 드러났기에[30] 정신의료기관에서 환자 중심의 치료적 환경 개선이 필요하며, 가족들의 정신의료기관으로의 접근성을 증진시킬 수 있는 시스템이 마련되어야 할 것이다. 특히 대부분의 연구참여자들이 ‘중증정신질환 국가 책임제’의 필요성을 강조하였다. 서양의 개인주의적 개념과 달리 국내는 가족주의(familism)가 중요시되는 문화적 특성이 있고, 한 개인이 사회적 위해를 일으키게 될 시 국가가 개입하는 서양의 관점과 달리[12], 정신건강복지법 제40조의 ‘보호의 무자는 보호하고 있는 정신질환자가 타인을 해치지 않도록 유의해야 한다’라는 법 조항을 통해 알 수 있듯 국내 조현병 환자 가족의 돌봄 부담은 타국가들에 비해 높은 편이다. 특히 본 연구참여자의 평균 돌봄 기간은 21년으로 나타나는 바, 조현병 환자 가족들은 매우 긴 시간 동안 돌봄제공자로서의 역할을 수행하고 있기에 이러한 가족들의 평생 돌봄 부담을 완화시킬 수 있는 국가적 관념이 고려되어야 할 것이다. 한편 조현병 환자 가족들은 환자의 COVID-19 상황 속에서도 대면 활동의 유지를 요구하였다. 조현병 환자의 재활 프로그램 및 보호작업장은 그들의 사회성을 증진시키고 회복의 단계로 나아가는 데에 중요하는 역할을 하기에, COVID-19 팬데믹 상황과 같은 감염병 재난 속에서도 조현병 환자들이 규칙적인 생활을 유지하고 재활을 지속할 수 있도록 하기 위한 지원이 필요하다.
이상으로 본 연구를 통해 조현병 환자 가족의 COVID-19 팬데믹 상황에서의 경험을’의료서비스 측면’과 ‘재활 및 사회복귀 측면’에서 확인하였고, 더불어 이를 기반으로 한 ‘가족의 요구 측면’을 알아보았다. 또한 이러한 연구결과가 조현병 환자의 증상 단계별 차이가 있음을 확인 할 수 있었으며(Table 4), 이는 조현병 환자의 연령별, 임상적 수준 및 입원 유무에 따른 개별화된 COVID-19 대응 관리가 계획되어야 함을 나타내는 것으로 큰 의미가 있다. 무엇보다 본 연구결과의 하위 범주들을 관통하는 주제는 ‘거리두기로 인해 깊어진 단절감’으로 그 동안 사회적으로 고립 되어있던 조현병 환자들과 그들의 가족들이 감염병 재난 상황을 통해 더욱 사회와 단절되어 감을 알 수 있었다. 연구에 참여했던 한 참여자는 ‘사회 안에 있지 못 하고 밖으로 쫓겨난 것도 아닌 경계인으로서 주변을 빙빙 도는 외계인처럼 살고 있다. 국가가 너희들을 잊지 않았다는 편지나 시라도 보내줬으면 좋겠다.’라는 작은 소망을 이야기하기도 하였다. 감염 예방을 위한 철저한 물리적 거리두기의 시행과 동시에 조현병 환자 및 가족들에게 접근 가능한 다양한 중재 방안을 강구하여 그들이 방역대책에서 배제되지 않도록 사회와 정부 당국의 관심이 매우 중요함을 인식시켜 주었다는 점에서 본 연구의 의의가 있다.
본 연구의 제한점으로는 대부분의 연구참여자가 부모(76.5%)로서 가족 돌봄제공자 중 특히 부모의 입장에서 기술되었다는 점이 있다. 추후 가족 구성원 별 어려움의 차이를 확인할 수 있는 추가의 연구가 필요하다. 그러나 본 연구는 COVID-19 팬데믹 상황에서 조현병 환자 가족의 경험에 대한 최초의 연구로서 조현병 가족들의 어려움과 요구를 직접적으로 확인하였다는 데에 의의가 있다. 본 연구를 통해 다음과 같이 제언하고자 한다. 첫째, 조현병 환자와 가족들의 제한된 사회적 활동의 증진을 위한 다양한 대면 ․ 비대면 프로그램이 개발 및 도입되어야 할 것이다. 둘째, 조현병 환자 가족들이 경험하고 있는 심리 ․ 신체적, 경제적 어려움을 개선할 수 있는 중재 프로그램 개발 및 정책이 구축되어야 한다. 셋째, 조현병에 대한 대중적인 인식 개선을 위해 사회적 차원에서의 정신건강 정책 개발이 필요하다.
결 론
본 연구는 COVID-19 팬데믹 동안의 조현병 환자 가족들의 돌봄 경험을 깊이 있게 탐색한 국내 첫 연구로 지역사회나 임상 현장에서 간과될 수 있는 가족들의 경험을 구체적으로 확인하였다. 본 연구결과는 간호연구 측면에서 COVID-19 팬데믹 상황에서 재난취약계층으로 소외되었던 조현병 환자를 돌보는 가족들에 대한 심층적인 이해를 규명했다는 점에서 의의가 있고, 간호교육 측면에서는 조현병 및 정신장애인 대상의 재난 대응 간호교육 프로그램을 위한 지식을 제공하였고, 마지막으로 간호실무 측면에서 조현병 환자의 증상별 가족 경험을 재 분류하여 보다 체계적인 방역 대책 마련 및 서비스 제공을 위한 기초자료가 될 것으로 본다. 본 연구를 통해 추후 반복될 수 있는 감염병 재난 시에 적절한 개입을 통해 조현병 환자와 가족들의 심리정서적, 신체적 안정을 도모하여야 할 것이다.
Notes
The authors declared no conflicts of interest.
AUTHOR CONTRIBUTIONS
Conceptualization or/and Methodology: Joung J
Data curation or/and Analysis: Shin S & Joung J
Funding acquisition: Joung J
Investigation: Shin S & Joung J
Project administration or/and Supervision: Joung J
Validation: Shin S
Writing: original draft or/and review & editing: Shin S & Joung J